Wenn eine kieferorthopädische Behandlung Perio-Problem verursacht
Die Rettung der natürlichen Zähne hat viele Vorteile. Die gute Nachricht ist, dass es im Zeitalter moderner Biomaterialien und ausgefeilter chirurgischer Techniken manchmal möglich ist, auch scheinbar hoffnungslose Zähne zu retten. Was braucht man, um Zähne zu retten, deren Diagnose „irreparabel“ lautet?
In dieser Fallstudie geht es um Details einer regenerativen Parodontalbehandlung von Zahn Nr. 11 und 12 (FDI-System) mit starker Mobilität und parodontalem Abzess. Die Patientin war 27 Jahre alt, ohne weitere Krankengeschichte und bekannte Allergien und nahm keine Medikamente ein.
Wenn die Dinge nicht nach Plan laufen
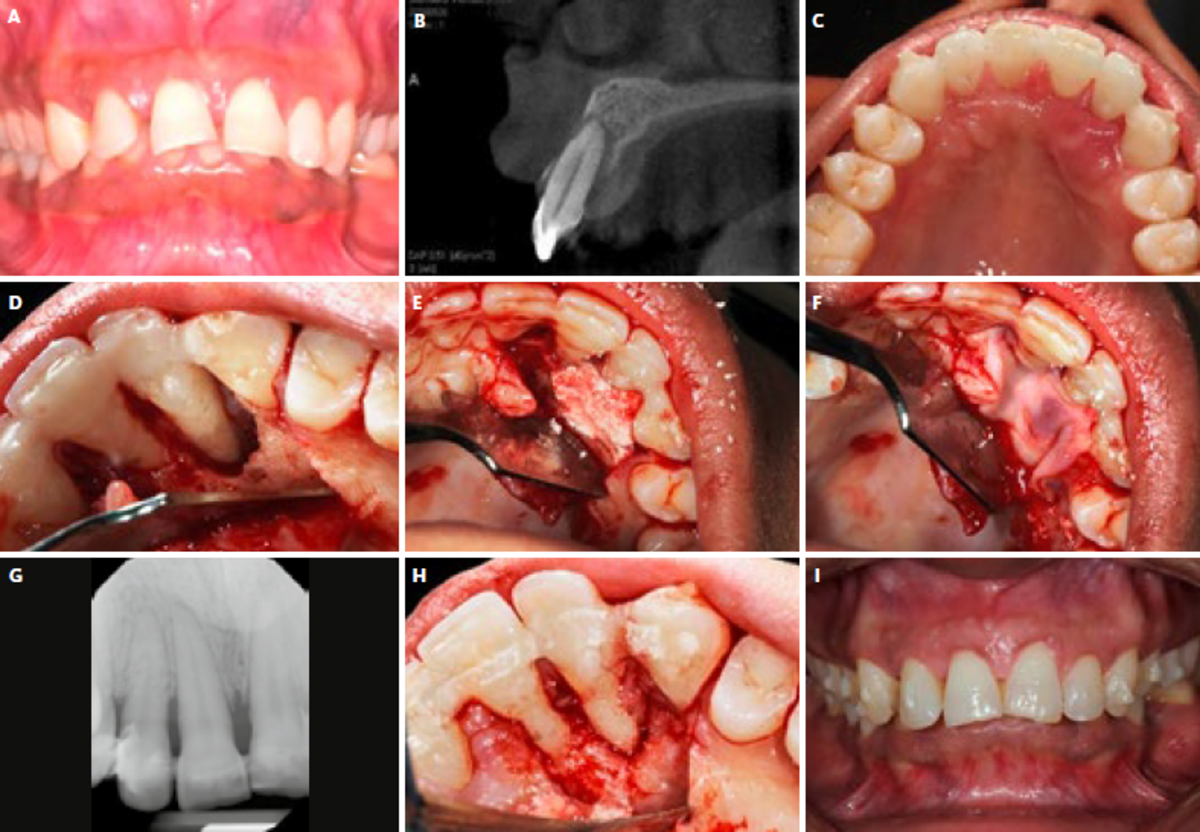
Die Patientin hatte 6 Monate vor dem Besuch meiner Praxis eine kieferorthopädische Behandlung mit einer transparenten Zahnschiene begonnen. Die kieferorthopädische Behandlung sollte eine Malokklusion der Angle-Klasse II mit moderatem Abstand der oberen Schneidezähne, schwerem horizontalem Überbiss (Overjet) und Proklination der oberen Schneidezähne korrigieren. 6 Monate nach Beginn der Behandlung, mit wöchentlichem Austausch der computergenerierten Schienen, hatte sich ein Abzess um Zahn 12 herum gebildet und die Patientin wurde zur Läsionsdrainage an einen Endodontologen überwiesen. Die Zähne 11 und 12 erhielten die Diagnose hoffnungslos, mit lokalisierten Sondierungstiefen von 15 mm und Klasse- III-Mobilität (Depressibilität von Nr. 12). Digitale Volumentomographie (CBCT) und periapikale Radiographie zeigten einen Verlust von Wangen- und Gaumenplatte. Ein Vitalitätstest der Pulpa ergab jedoch, dass beide Zähne noch mit Blut versorgt wurden. Die Patientin bat um eine zweite Meinung und wurde an uns überwiesen.
Parodontalbehandlungen und regenerative Verfahren
Eine gründliche parodontale Untersuchung bestätigte die Sondierungstiefen und Klasse-III-Mobilität. Wir klärten die Patientin über die Risiken der Therapie und die schlechte Prognose der beiden Zähne auf und sie unterzeichnete die Einwilligungserklärung.
Die Frontzähne (Nr. 13-23) wurden mit einer Ribbond-Parodontalschiene versorgt und die Okklusion wurde auf einen leichten Kontakt eingestellt. Es wurde ein Vollschichtlappen angehoben und der Defekt wurde mit einer Kombination aus 9,3-Mikron-CO2-Laser und 24-%iger EDTA-Lösung gereinigt. Nach der Reinigung bestätigte sich ein einwandiger Defekt mit einer 7 mm großen intraossären Parodontaltasche. Wir augmentierten den Defekt mit Geistlich Bio-Oss® Collagen, das über hervorragende Gerüsteigenschaften verfügt und bei dieser Indikation sehr nützlich sein kann.1 Anschließend deckten wir das Knochenersatzmaterial für eine bessere angiogene Reaktion mit L-PRF™ ab.
Funktionale und ästhetische Zähne nach der Rettung
Die Patientin wurde 12 Monate lang nachbeobachtet, wobei besonders auf regelmäßige Kontrolluntersuchungen und Zahnhygiene geachtet wurde. Nach 1 Jahr und einer Wiederaufnahme zur Verbesserung des Weichgewebeprofils zeigte sich, dass der Defekt vollständig mit neuem Knochen gefüllt und eng an die Zähne Nr. 11 und 12 angepasst war. Eine periapikale Röntgenaufnahme bestätigte die klinischen Feststellungen. Dieser Fall zeigt die Bedeutung der Bewertung von aktuellen Diagnosematrizen im Zeitalter von verbesserten Biomaterialien.
Bei bestimmungsgemäßem Einsatz von Biomaterialien, verbesserten Reinigungsprotokollen, besseren chirurgischen Techniken und Therapietreue der Patientinnen und Patienten könnten Zähne mit einer schlechten bis hoffnungslosen Prognose reparabel sein. 2-4
Referenzen:
- Girlanda FF et al.: Clin Oral Investig 2019;23 (10), 3885-93. (clinical study)
- Cortellini P, et al.: J Clin Periodontol 2020;47(6):768-776. (clinical study)
- Bröseler F, et al.: J Clin Periodontol 2017;44:520-9. (clinical study)
- Sculean A, et al.: riodontol 2000 2015;68(1):182-216. (clinical study)