Rettung von Zähnen mit großen periapikalen Defekten
Anstatt Zähne zu extrahieren oder durch Zahnimplantate zu ersetzen, ziehen es Endodontologinnen und Endodontologen vor, die Funktion von Zähnen mit traumatisierten Wurzeln zu erhalten. Die heutigen Fortschritte von Technologie, Verfahren und Biomaterialien ermöglichen es, Zähne mit einer außerordentlich hohen Erfolgsrate zu retten.
Der klinische Erfolg beim Retten von Zähnen hängt sehr von der Wirksamkeit der parodontalen und endodontischen Behandlungen ab.1 Tatsächlich hängen ein Zahlverlust während einer parodontalen Behandlung und die so genannten „hoffnungslosen Zähne“ häufig mit endodontischen Problemen zusammen.
Bei einer nicht-chirurgischen endodontischen Behandlung entfernt der Zahnarzt oder die Zahnärztin vorsichtig die zerstörten Zahnteile und die entzündete oder infizierte Pulpa, reinigt, desinfiziert und formt den Wurzelkanal und bringt eine Füllung ein, um den Kanal zu verschließen. Bei ausgedehnten periapikalen Läsionen ist die Erfolgsrate dieser Behandlung niedriger. In derartigen Fällen ist eine chirurgische endodontische Behandlung eine Alternative.
Periapikale Läsionen sind mit die häufigsten pathologischen Läsionen des Alveolarknochens.2 Derartige Läsionen führen zu Knochendefekten, und wenn diese Knochendefekte groß sind, kann der Körper nicht genügend neuen Knochen bilden, um sie wieder aufzufüllen. Dann kann es vorkommen, dass Bindegewebe in den Knochendefekt einwächst und die klinischen Ergebnisse beeinträchtigt.3
Das Einbringen eines Knochenersatzmaterials in einen Defekt und das Abdecken der behandelten Stelle mit einer resorbierbaren Membran kann den Körper bei der Reparatur des Defekts unterstützen. Bei regenerativen endodontischen Behandlungen von großen Defekten verwenden Zahnärztinnen und Zahnärzte – wie auch bei der regenerativen Parodontaltherapie – autogenen Knochen oder Biomaterialien, oder sogar eine Mischung aus beidem.
Der Endodontologe oder die Endodontologin sollte die klinische Situation analysieren – einschließlich des Zugangs zum Kanal sowie der Position und Anatomie der Zähne und des sie umgebenden Bindegewebes – und bei einem Wiederauftreten auch die Qualität der letzten endodontischen Behandlung beurteilen. Erst dann kann die eigentliche nicht-chirurgische oder chirurgische Behandlung durchgeführt werden.
Regenerative periapikale Mikrochirurgie
Die regenerative periapikale Mikrochirurgie beruht auf den fundamentalen Grundsätzen von Endodontologie, Parodontologie sowie oraler und restaurativer Zahnheilkunde. Ziel der Behandlung sind in der Regel die Beseitigung aller Faktoren, die periapikale Läsionen verursachen könnten, die Reparatur der Architektur von verlorenem periapikalem Gewebe und die Erhaltung der Struktur und Anatomie der Wurzel und der Weichgewebe. Ein weiteres Ziel ist das langfristige Verhindern des Wiederauftretens von Erkrankungen.
Die regenerative periapikale Mikrochirurgie umfasst die folgenden Schritte (Abbildung 1):
- Verbesserte Vergrößerung für minimale Wurzelresektion;
- Ultraschallpräparation der Wurzelspitze;
- Retrograde Obturation mit einem biokeramischen Wurzelreparaturmaterial; und
- Gesteuerte Geweberegeneration an der Stelle des Knochendefekts.
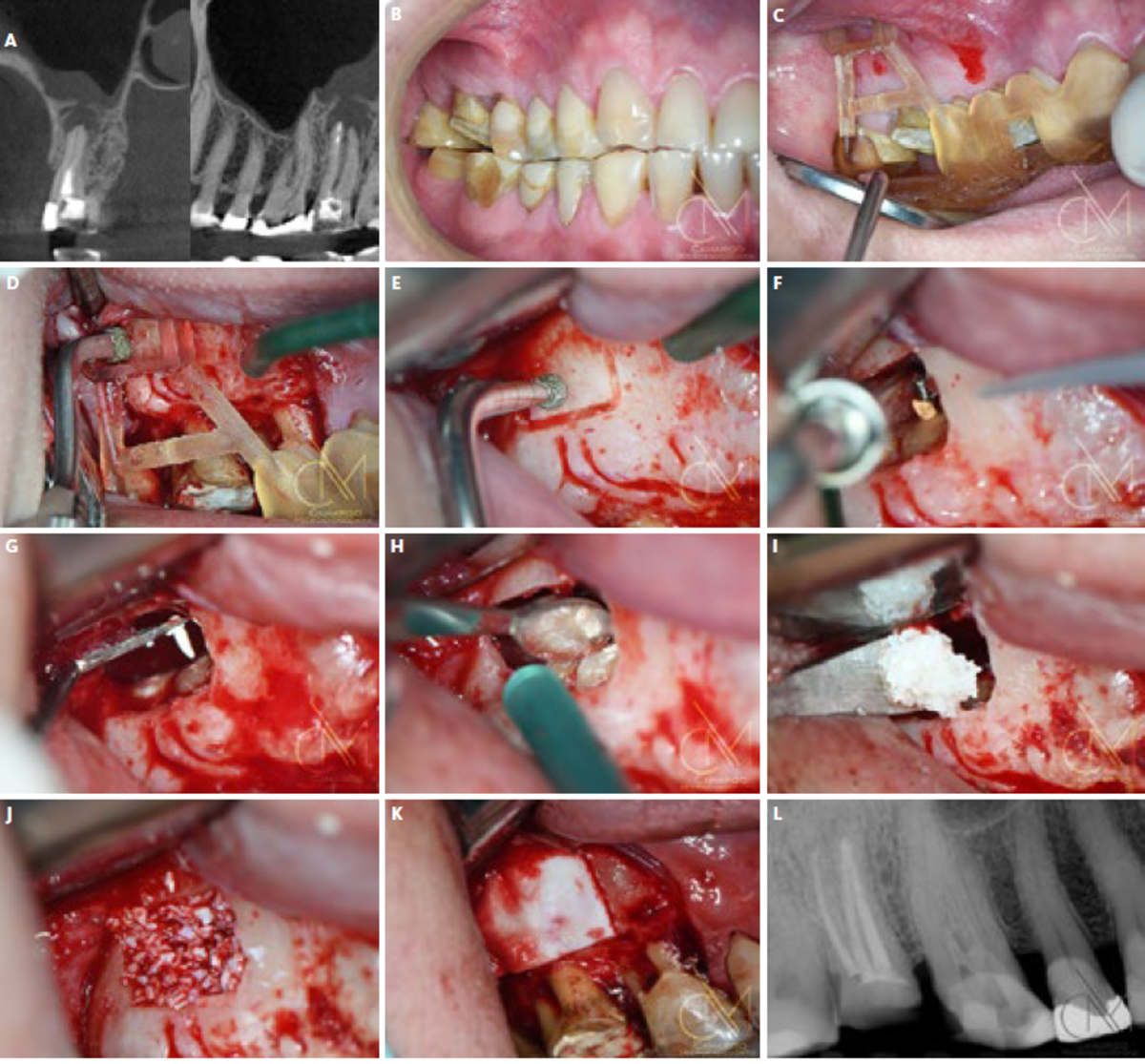
Dank der Fortschritte bei den digitalen Planungstechniken, in der Mikroskopie sowie bei den mikrochirurgischen Instrumenten und Biomaterialien für die gesteuerte Geweberegeneration (GTR) sind die Erfolgsraten der regenerativen periapikalen Mikrochirurgie in den letzten Jahren erheblich angestiegen.3-4
Die Auswahl der regenerativen Materialien
Autogene Transplantate gelten zwar häufig als Goldstandard für die regenerativen Zahnheilkunde, sie sind jedoch nicht immer die beste Option. Aufgrund der Art ihrer Entnahme sind autogene Transplantate mit größeren Schmerzen und einer höheren Morbidität verbunden. In einer systematischen Übersicht haben Chavda und Levin (2018) festgestellt, dass Patientinnen und Patienten nicht-autogene Knochenersatzmaterialien bevorzugen, die einen kürzeren Krankenhausaufenthalt erfordern, eine kürzere Erholungszeit benötigen und weniger schmerzhaft sind.5 Die Autoren stellten keinen Unterschied bei den Erfolgsraten der Implantationen fest, wenn der Kieferkamm unter Verwendung von unterschiedlichen Knochenaugmentationsmaterialien – einschließlich autogenem Knochen – augmentiert wurde.5
Für mikrochirurgische periapikale Eingriffe verwende ich Biomaterialien als Ersatz und bin bislang sehr zufrieden mit den klinischen Ergebnissen. Das Protokoll hat es mir ermöglicht, die hoffnungslosen natürlichen Zähne vieler Patientinnen und Patienten zu retten und gesund und funktionsfähig zu erhalten.
Vor Kurzem haben meine Kollegen und ich einen klinischen Fallbericht mit Details zum Protokoll und dem klinischen Ergebnis des Managements einer großen radikulären Läsion mit regenerativer periapikaler Mikrochirurgie veröffentlicht.3
Die Zyste war an ihrer breitesten Stelle 40 mm groß, betraf mehrere Frontzähne und beide kortikale Platten und erstreckte sich bis in den Nasenboden. Aufgrund der großen Größe des Defekts entschieden wir uns, eine Mischung aus Geistlich Bio-Oss® und autogenem Knochen aus dem Ramus mandibulae in Verbindung mit thrombozytenreichem Fibrin zu verwenden.
Das klinische Ergebnis war 4 Jahre nach dem Eingriff (d.h. zum Zeitpunkt der Publikation) erfolgreich. Außerdem ergab die Auswertung der digitalen Volumentomographie gut integrierte Bindegewebe, neuen kortikalen Knochen und eine ähnliche Röntgenopazität und trabekuläre Form wie beim benachbarten, nativen Knochen.
Bislang gibt es nur wenige Studien zur Anwendung von Biomaterialien in der periapikalen Chirurgie. Daher stützen wir uns bei der Suche nach wissenschaftlichen Nachweisen zur Erklärung der Knochenregeneration in periapikalen Läsionen in erster Linie auf Studien, die in anderen Gebieten der regenerativen Therapie durchgeführt wurden. Angesichts der Bedeutung des Einsatzes von Biomaterialien mit dokumentierten und hochwertigen Nachweisen von langfristigen Vorteilen im Vergleich zu anderen Augmentationsmaterialien sind die Biomaterialien von Geistlich der Goldstandard.7-10
Referenzen
- Bröseler F, et al.: J Clin Periodontol. 2017; 44(5):520-9. (clinical study)
- Peters E, Lau M.: J Can Dent Assoc. 2003; 69(9):598–600. (review)
- Camargo JMP, et al.: Oral Surgery. 2019; 12, 323-331. (clinical study)
- Floratos S and Kim S.: Dent Clin North Am. 2017; 61(1):81-91. (review)
- Chavda S and Levin L.: J Oral Implantol. 2018; 44(1):74-84. (review)
- Dietrich T, et al.: Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003;95(4):474-82. (clinical study)
- Schwartz Z, et al.: J Periodontol. 2000; 71(8):1258-69. (Pre-clinical study)
- Schneider, O. D. et al.: Acta Biomater. 2009; 5(5):1775-84. (Pre-clinical study)
- Figueiredo M, et al.: J Biomed Mater Res B Appl Biomater. 2010; 92(2):409-19. (Pre-clinical study)
- Lee JS, et al.: Clin Implant Dent Relat Res. 2017; 19(1):140-50. (review)